Диабет 2 типа
Диабет 2 типа представляет собой нарушение энергетического обмена организма, при котором нарушается использование циркулирующей в крови глюкозы или сахара. Диабет 2 типа обусловлен тем, что ослабляется действие вырабатываемого поджелудочной железой гормона инсулин и его выработка снижается.
Всем клеткам тела для работы нужен сахар. Сахар попадает в клетку при помощи инсулина. При диабете 2 типа организм не реагирует на нормальный или даже повышенный уровень инсулина — это состояние называется резистентностью к инсулину. Чтобы клетки получали достаточно сахара на фоне инсулинорезистентности, поджелудочная железа начинает вырабатывать больше инсулина. Со временем клетки поджелудочной железы „устают“, их способность вырабатывать инсулин снижается, а уровень сахара в крови повышается.
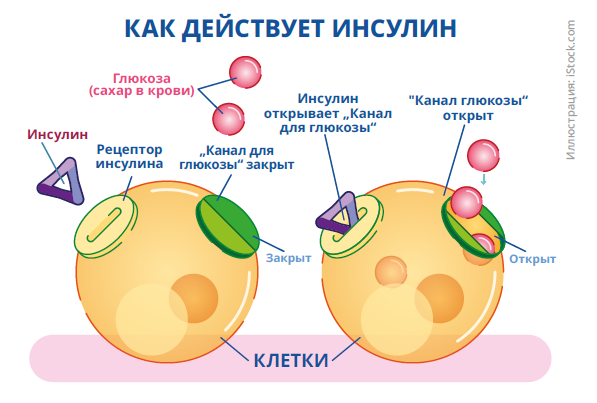
Всем клеткам тела для работы нужен сахар. Сахар попадает в клетку при помощи инсулина. При диабете 2 типа организм не реагирует на нормальный или даже повышенный уровень инсулина — это состояние называется резистентностью к инсулину. Чтобы клетки получали достаточно сахара на фоне инсулинорезистентности, поджелудочная железа начинает вырабатывать больше инсулина. Со временем клетки поджелудочной железы „устают“, их способность вырабатывать инсулин снижается, а уровень сахара в крови повышается.

Причины возникновения диабета 2 типа
Причиной диабета 2 типа является сочетание наследственности и факторов образа жизни. Человек, близкий родственник которого (мать/отец/сестра/брат) болеет сахарным диабетом 2 типа, более склонен к его развитию. Другие факторы риска диабета 2 типа включают возраст, избыточный вес, нездоровое питание и отсутствие физической активности.
Избыточный вес, особенно в области живота, вызывает резистентность к инсулину. Самый простой способ оценить избыточный вес — использовать индекс массы тела (ИМТ), который рассчитывается путем деления массы тела (кг) на рост, возведенный в квадрат (м2). Для взрослых нормальный ИМТ составляет от 18,5 до 24,9 кг/м2, для пожилых людей (65 лет и старше) рекомендуется ИМТ < 30 кг/м2. Окружность талии помогает оценить ожирение в области живота. Рекомендуемая окружность талии для женщин - до 88 см, а для мужчин - до 102 см.
Инсулинорезистентность является причиной диабета 2 типа. На это также могут указывать высокое кровяное давление и высокий уровень холестерина. Снижение веса и регулярная физическая активность снижают резистентность к инсулину и через это снижают уровень сахара в крови.
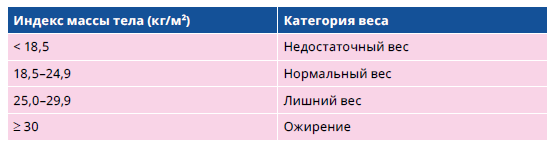
Избыточный вес, особенно в области живота, вызывает резистентность к инсулину. Самый простой способ оценить избыточный вес — использовать индекс массы тела (ИМТ), который рассчитывается путем деления массы тела (кг) на рост, возведенный в квадрат (м2). Для взрослых нормальный ИМТ составляет от 18,5 до 24,9 кг/м2, для пожилых людей (65 лет и старше) рекомендуется ИМТ < 30 кг/м2. Окружность талии помогает оценить ожирение в области живота. Рекомендуемая окружность талии для женщин - до 88 см, а для мужчин - до 102 см.
Инсулинорезистентность является причиной диабета 2 типа. На это также могут указывать высокое кровяное давление и высокий уровень холестерина. Снижение веса и регулярная физическая активность снижают резистентность к инсулину и через это снижают уровень сахара в крови.

Осложнения диабета
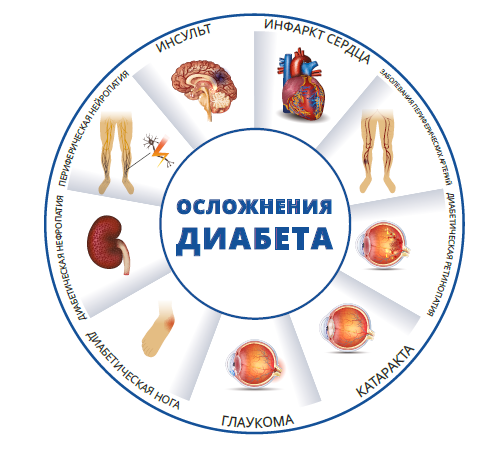
Высокий уровень сахара в крови со временем повреждает кровеносные сосуды и нервы, но поддержание уровня сахара в крови в пределах нормы помогает предотвратить или отсрочить осложнения. К осложнениям диабета относятся:- сердечно-сосудистые заболевания (в т.ч. инфаркт миокарда и инсульт);
- проблемы со зрением, например
- поражение мелких кровеносных сосудов сетчатки глаза (диабетическая ретинопатия);
- помутнение хрусталика глаза (катаракта или серый глаз);
- повышение внутриглазного давления (глаукома);
- поражение почек вследствие диабета (диабетическая нефропатия);
- поражение нервов вследствие сахарного диабета (в т.ч. нарушения чувствительности стоп, эректильная дисфункция);
- плохо заживающие язвы на ногах;
- заболевания десен и другие проблемы полости рта (в том числе пародонтит).
Лечение диабета 2 типа
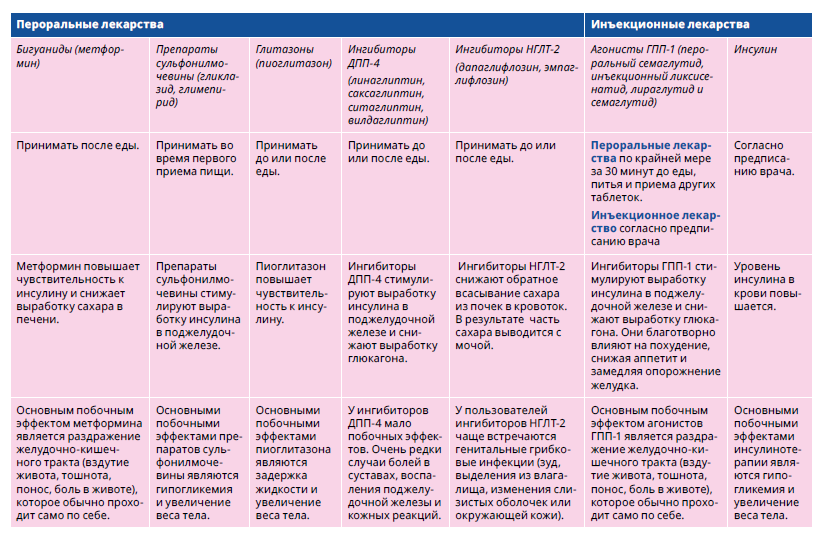
Сахарный диабет 2 типа – хроническое заболевание, которое невозможно вылечить, но при изменении образа жизни и приеме лекарств можно под- держивать уровень сахара в крови в норме и тем самым предотвратить возникновение других заболеваний (осложнений). Важную роль в лечении сахарного диабета 2 типа играет изменение образа жизнипри ожирении важно снижение веса, сбалансированное питание и регулярная физическая активность.
Принимайте лекарства от диабета, назначенные врачом.
Не пропускайте прием лекарств. При прерывании лечения сахароснижающий эффект препаратов исчезает!
Если ритм не восстанавливается, обратитесь к своему семейному врачу или врачу-специалисту.
Рекомендации по сбалансированному питанию и физической активности вы найдете на сайте www.toitumine.ee.
Принимайте лекарства от диабета, назначенные врачом.
Не пропускайте прием лекарств. При прерывании лечения сахароснижающий эффект препаратов исчезает!
Если ритм не восстанавливается, обратитесь к своему семейному врачу или врачу-специалисту.
Рекомендации по сбалансированному питанию и физической активности вы найдете на сайте www.toitumine.ee.

Самоконтроль уровня глюкозы в крови с помощью глюкометра
Вы можете получить глюкометр у семейного врача или медсестры, медсестры по диабету, эндокринолога или в аптеке. Принадлежности/расходники для глюкометра (тест-полоски и ланцеты) можно приобрести в аптеках. На эти расходники распространяется льгота Кассы здоровья (проверьте, выписал ли вам врач соответствующий рецепт).
Измерение уровня сахара в крови в домашних условиях повышает осведомленность о влиянии пищи и физической активности на уровень сахара в крови и помогает лучше справляться с диабетом. Измерение уровня сахара в крови и запись значений помогут лечащему врачу дать индивидуальные рекомендации и скорректировать схему лечения. Однако слишком частые измерения может вызвать чрезмерный стресс и беспокойство.
Измерение уровня сахара в крови в домашних условиях повышает осведомленность о влиянии пищи и физической активности на уровень сахара в крови и помогает лучше справляться с диабетом. Измерение уровня сахара в крови и запись значений помогут лечащему врачу дать индивидуальные рекомендации и скорректировать схему лечения. Однако слишком частые измерения может вызвать чрезмерный стресс и беспокойство.
- Человеку с диабетом, который не использует инсулин, не нужно каждый день измерять уровень сахара в крови дома. Измерьте уровень сахара в крови перед визитом к медсестре или врачу, если произошло изменение в лечении диабета, или подозревается, что у вас уровень сахара в крови ниже нормы (гипогликемия).
- Если вы используете только инсулин длительного действия, измеряйте уровень сахара в крови каждый день перед завтраком при начале лечения инсулином или смене дозы инсулина. В один день месяца нужно проводить измерения три-четыре раза в день.
- Если вы делаете инъекции инсулина несколько раз в день, измеряйте уровень сахара в крови три-четыре раза в день (перед основным приемом пищи и перед сном).
- Если вы проходите лечение инсулином, измеряйте уровень сахара в крови независимо от количества инъекций в случае подозрения на гипогликемию и до и во время лечения низкого уровня сахара в крови, до начала действий, требующих внимания (например, вождения автомобиля), а также при острых заболеваниях (например, повышенная температура > 38°C).
Чтобы измерить уровень сахара в крови, сделайте следующее:
- вымойте руки с мылом, хорошо высушите их;
- вставьте новую иглу в пункционное устройство;
- вставьте новую тест-полоску в глюкометр;
- поместите скарификатор с ремешком на кончик пальца и нажмите освобождающую кнопку;
- нанесите каплю крови на тест-полоску, помещенную в глюкометр, глюкометр всасывает кровь в тест-полоску через ее кончик. Через несколько секунд вы увидите показания уровня сахара в крови;
- выньте тест-полоску из глюкометра и иглу из скарификатора.
Наблюдение за лечением диабета
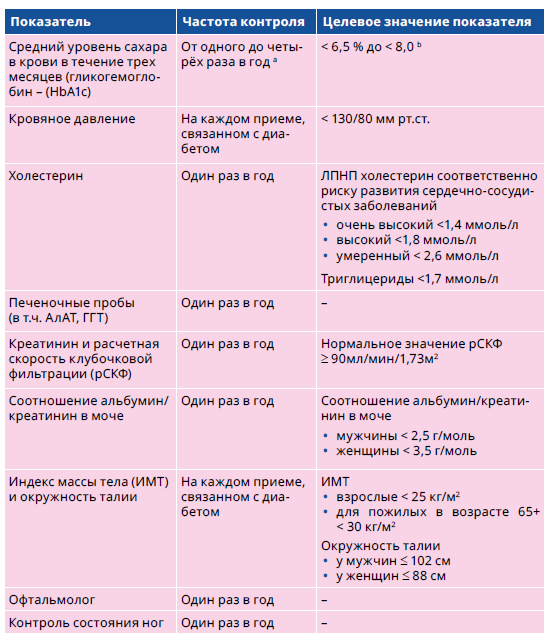 a. Если контроль уровня сахара в крови соответствует цели, то один или два раза в год, если нет-три или четыре раза в год.
a. Если контроль уровня сахара в крови соответствует цели, то один или два раза в год, если нет-три или четыре раза в год.b. Целевое значение HbA1c <7,0% (53 ммоль/моль) подходит для большинства людей с диабетом 2 типа. Целевое значение HbA1c < 6,5% (48 ммоль/моль) подходит для человека, участвующего в программе изменения образа жизни или получающего только метформиновую терапию, у которого нет осложнений диабета и сердечно-сосудистых заболеваний. У пациентов с длительным диабетом, тяжелыми отсроченными осложнениями, тяжелыми сопутствующими заболеваниями или тяжелой гипогликемией в анамнезе следует учитывать менее строгие целевые значения <8,0% (64 ммоль/моль)
Уход за ногами
Ухаживайте за ногами следующим образом:
- Каждый день осматривайте свои ноги, при необходимости пользуясь зеркалом.
- Регулярно осматривайте кожу на наличие таких изменений, как покраснение, отек, утолщение, волдыри, язвы и повреждения.
- Мойте ноги каждый день, но не держите их долго в воде!
- После мытья тщательно сушите ноги. Не забывайте о межпальцевых местах.
- Регулярно наносите крем на ноги, особенно если у вас сухая кожа. Следите за тем, чтобы крем не попал в межпальцевое пространство, так как это может способствовать воспалению.
- Регулярно ухаживайте за ногтями на ногах. Стригите ногти ровно. При необходимости обратитесь в кабинет диабетической стопы для лечебного педикюра.
- Перед тем, как надеть обувь, убедитесь, что в обуви нет камней или других острых предметов.
Что нельзя делать:
- Не ходите босиком.
- Не удаляйте волдыри и бородавки самостоятельно. Для этого нужно обращаться в кабинет диабетической стопы.
- Избегайте носков и чулок из синтетических материалов.
- Не носите неудобную и/или тесную обувь.
Диабет и неотложные состояния
Заболевание
Болезнь или любое активное воспаление в организме может привести к повышению уровня сахара в крови. В случае заболевания нужно:- достаточно отдыхать и воздерживаться от физических нагрузок;
- предотвратить обезвоживание, потребляя достаточное количество воды или несладких напитков;
- если вы лечитесь инсулином, нужно увеличить частоту измерений уровня сахара в крови;
- если вы лечитесь инсулином, при необходимости временно увеличить дозу инсулина.
Обратитесь к семейному врачу для пересмотра схемы вашего лечения, если уровень сахара в крови постоянно выше 10 ммоль/л, особенно если вы часто пьете или часто мочитесь.
Обратитесь к семейному врачу для пересмотра схемы вашего лечения, если уровень сахара в крови постоянно ниже 3 ммоль/л.
Обратитесь в отделение неотложной помощи, если у вас постоянно повышается уровень сахара в крови выше 15 ммоль/л (или если ваш глюкометр показывает Hi), что вызывает у вас внезапное недомогание, тошноту, рвоту, острую боль в животе или вы неспособны пить жидкости.
Обратитесь к семейному врачу для пересмотра схемы вашего лечения, если уровень сахара в крови постоянно ниже 3 ммоль/л.
Обратитесь в отделение неотложной помощи, если у вас постоянно повышается уровень сахара в крови выше 15 ммоль/л (или если ваш глюкометр показывает Hi), что вызывает у вас внезапное недомогание, тошноту, рвоту, острую боль в животе или вы неспособны пить жидкости.
Приложения
Приложение 1. Гипогликемия
Уровень сахара в крови ниже нормы или гипогликемия означает, что уровень сахара в крови человека с диабетом падает ниже 4 ммоль/л.
Риск гипогликемии наиболее высок у людей, получающих инсулин, и у тех, кто принимает определенные пероральные противодиабетические препараты (производные сульфонилмочевины).
Причинами гипогликемии могут быть
Риск гипогликемии наиболее высок у людей, получающих инсулин, и у тех, кто принимает определенные пероральные противодиабетические препараты (производные сульфонилмочевины).
Причинами гипогликемии могут быть
- слишком высокая доза инсулина
- недостаточное или нерегулярное питание
- очень интенсивная или продолжительная физическая активность
- употребление алкоголя
- сильный голод
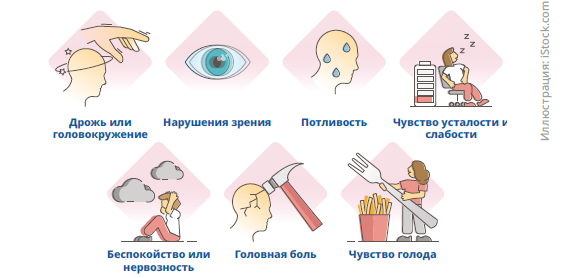
- головокружение/нарушения равновесия
- дрожь/зуд/онемение
- нарушения зрения
- потливость
- слабость/усталость
- тревожность
- головная боль
- необычное поведение/спутанное состояние
- судороги
- потеря сознания
Лечение гипогликемии
- При подозрении на гипогликемию по возможности проверьте уро вень сахара в крови.
- Если ваш уровень сахара в крови не может быть измерен, и у вас есть признаки гипогликемии, уровень сахара в крови все равно следует лечить.
Для лечения гипогликемии используйте правило 15-15:
- уровень сахара в крови от 2,8 до 3,9 ммоль/л - примите 15 г быстроусваиваемых углеводов;
- уровень сахара в крови <2,8 ммоль/л - примите 15 г + 15 г (всего 30 г) быстроусваиваемых углеводов;
- через 15 минут измерьте уровень сахара в крови и, при необходимости, повторите лечение в зависимости от уровня сахара в крови;
- если до следующего приема пищи осталось больше часа, съешьте дополнительно 15 г медленно усваиваемых углеводов (например, кусочек хлеба).
15 г быстроусваиваемых углеводов содержаться в
- в таблетках с глюкозой (см. инфолисток-вкладыш),
- в геле с глюкозой (см. инфолисток-вкладыш),
- в половине стакана сока или лимонада (не используйте напитки без сахара),
- a Если контроль уровня сахара в крови соответствует цели, то один или в одной столовой ложке сахара или меда.
- вызовите скорую помощь по номеру 112;
- если возможно, инъекция глюкагона (глюкагон - это гормон, повышающий уровень сахара в крови, который можно купить в аптеке по рецепту):
- доза 1 мг для взрослых и детей с весом тела более 25 кг или для детей старше чем 6-8 лет;
- доза 0,5 мг для детей с весом тела менее 25 кг или детей младше 6-8 лет;
- поместите человека в устойчивое положение на боку;
- дождитесь прибытия машины скорой помощи.
Приложение 2. Инъекционное лечение
Места инъекций для инъекционных препаратов, используемых для лечения диабета (инсулин и агонисты ГПП-1):
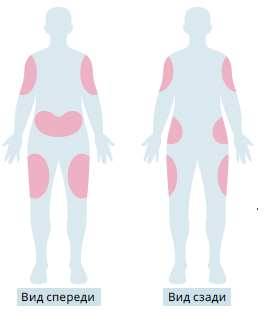

- живот
- бедро
- ягодица
- плечо

- Проверьте место инъекции перед ее проведением. Не вводите лекарство в область синяка, рубцовой ткани, утолщенной жировой ткани или твердых комков
- Независимо от возраста и индекса массы тела всем подходит иглы для инъекций длиной 4 мм.
- Лекарство вводят в жировую ткань под кожу.
- Инсулин всасывается быстрее при введении в мышцу, что может привести к гипогликемии.
- У детей, подростков и худощавых взрослых может, несмотря на использование короткой иглы, возникнуть необходимость в приподнимании складки кожи перед уколом.
- Каждая последующая инъекция должна быть на расстоянии не менее 1 см от предыдущей.
Правильная техника поднятия кожной складки:
- Приподнимите кожную складку, используя вместе указательный, средний и большой палец;
- Не зажимайте и не защемляйте кожу, ширина кожной складки между большим пальцем и другими пальцами должна быть не менее 1 см;
- Введите иглу для инъекций под углом 90 градусов, освободите кожную складку после извлечения иглы.
Введение инсулина специальной шприц-ручкой для инъекций:
- Удалите чистыми руками колпачок от инъекционного устройства (шприц-ручки)
- Возьмите новую иглу из коробки. Снимите бумажную наклейку и поместите иглу в шприц-ручку.
- Присоедините иглу и снимите внешний пластиковый колпачок иглы. Держите его рядом.
- Для проверки исправности шприц-ручки и иглы поворотом дозатора выберите 2 объема на шкале. Снимите внутренний чехол с иглы. Держите инъекционное устройство иглой вверх. Нажмите и удерживайте кнопку дозы, пока счетчик не достигнет 0. На кончике иглы должна появиться капля инсулина. Если этого не произошло, повторите действие.
- Поворотом дозатора выберите дозу, согласованную с врачом. Введите иглу в кожу под углом 90 градусов.
- Нажмите и удерживайте кнопку дозатора, пока счетчик дозатора не достигнет 0.
- Прежде чем вынуть иглу, сосчитайте до десяти, чтобы убедиться, что полная доза попала в тело.
- Снимите иглу со шприц-ручки, используя внешний колпачок иглы.

Использованные материалы
- Wexler D. Patient education: Type 2 diabetes: Overview (Beyond the Basics). UpToDate; 2020.
- International Diabetes Federation. Self-Monitoring of Blood Glucose in Non-Insulin Treated Type 2 Diabetes. Brussels, Belgium; 2009.
- International Diabetes Federation. IDF Diabetes Atlas. Ninth edition 2019. Belgia: Brüssel; 2019.
- Eesti Haigekassa. Eesti Haigekassa Raviarvete andmebaas. Tallinn: Eesti Haigekassa; 2021.
- Tervise Arengu Instituut. Eesti toitumis- ja toidusoovituste uuendamise töörühma koosolekute otsused (kumulatiivne, seisuga jaanuar 2015). 2015.
- Robertson R. Pathogenesis of type 2 diabetes mellitus. UpToDate; 2021.
- Center for Disease Control and Prevention. Put the Brakes on Diabetes Complications. Center for Disease Control and Prevention; 2021.
- Wexler D. Patient education: Preventing complications from diabetes (Beyond the Basics). UpToDate; 2021.
- American Association of Diabetes Educators. AADE Position Statement. Diabetes Educ. 2006;32:835–6, 844–7.
- American Diabetes Association. Standards of Medical Care in Diabetes – 2020. Diabetes Care. 2020;43 (Supplement 1):S1–212.
- Weinstock R. Patient education: Blood glucose monitoring in diabetes (Beyond the Basics). UpToDate; 2021.
- Centers for Disease Control and Prevention. Diabetes and Your Feet. 2021.
- Tarining Research and Education for Nurses in Diabetes, UK. Type 2 diabetes: what to do when you are ill. Tarining Research and Education for Nurses in Diabetes. UK; 2018.
- Lipska K. Patient education: Hypoglycemia (low blood glucose) in people with diabetes (Beyond the Basics). UpToDate; 2021.
- Centers for Disease Control and Prevention. How To Treat Low Blood Sugar (Hypoglycemia). 2021.
- Ravimi omaduste kokkuvõte. GlucaGen 1 mg HypoKit. Novo Nordisk A/S; 2021.
- TREND Diabetes. Injection technique matters: best practice in diabetes care. TREND Diabetes; 2021