Vaevuste leevendamine palliatiivses ravis
Patsiendijuhend on koostatud ravijuhendite "Palliatiivse ravi juhend (I osa). Sümptomaatiline ravi" ja "Palliatiivne ravi (II osa). Erakorraliste seisundite käsitlus, elulõpuravi ja palliatiivse ravi korraldus" juurde
Patsiendijuhend on mõeldud eeskätt palliatiivset ravi vajavatele inimestele ja nende lähedastele – selgitatakse palliatiivse ravi olemust ja haiguste või raviga kaasneda võivate vaevuste leevendamise võimalusi. Juhendi aluseks on erialaspetsialistide koostatud palliatiivse ravi juhendis käsitletud teemad ja soovitused. Kuna suure mahu tõttu ei käsitletud ravijuhendis valuravi ega valu leevendamise võimalusi, on see teema ka patsiendijuhendist välja jäänud. Valuravi kohta koostatakse tulevikus eraldi juhend.
Patsiendijuhendis käsitletud teemade olulisust ja arusaadavust on hinnanud patsiendid, nende lähedased ja palliatiivse raviga tegelevad spetsialistid. Saadud tagasiside põhjal on juhendit täiendatud.
Patsiendijuhendi lugemiseks laadige see alla.
Patsiendijuhend on mõeldud eeskätt palliatiivset ravi vajavatele inimestele ja nende lähedastele – selgitatakse palliatiivse ravi olemust ja haiguste või raviga kaasneda võivate vaevuste leevendamise võimalusi. Juhendi aluseks on erialaspetsialistide koostatud palliatiivse ravi juhendis käsitletud teemad ja soovitused. Kuna suure mahu tõttu ei käsitletud ravijuhendis valuravi ega valu leevendamise võimalusi, on see teema ka patsiendijuhendist välja jäänud. Valuravi kohta koostatakse tulevikus eraldi juhend.
Patsiendijuhendis käsitletud teemade olulisust ja arusaadavust on hinnanud patsiendid, nende lähedased ja palliatiivse raviga tegelevad spetsialistid. Saadud tagasiside põhjal on juhendit täiendatud.
Patsiendijuhendi lugemiseks laadige see alla.
Eessõna
Patsiendijuhend on mõeldud eeskätt palliatiivset ravi vajavatele inimestele ja nende lähedastele – selgitatakse palliatiivse ravi olemust ja haiguste või raviga kaasneda võivate vaevuste leevendamise võimalusi. Juhendi aluseks on erialaspetsialistide koostatud palliatiivse ravi juhendis käsitletud teemad ja soovitused. Kuna suure mahu tõttu ei käsitletud ravijuhendis valuravi ega valu leevendamise võimalusi, on see teema ka patsiendijuhendist välja jäänud. Valuravi kohta koostatakse tulevikus eraldi juhend.
Patsiendijuhendis käsitletud teemade olulisust ja arusaadavust on hinnanud patsiendid, nende lähedased ja palliatiivse raviga tegelevad spetsialistid. Saadud tagasiside põhjal on juhendit täiendatud.
Patsiendijuhendis käsitletud teemade olulisust ja arusaadavust on hinnanud patsiendid, nende lähedased ja palliatiivse raviga tegelevad spetsialistid. Saadud tagasiside põhjal on juhendit täiendatud.
Mis on palliatiivne ravi?
Palliatiivne ravi on mõeldud kõigile inimestele, kellel on elu ohustav haigus või elukvaliteeti halvendav tervislik seisund. Palliatiivses ravis tegeletakse vaevuste (nt õhupuudus, iiveldus/oksendamine, valu) ennetamise ja leevendamisega, pat- sientide ja nende lähedaste nõustamise ning toetamisega. Vaevused võivad olla põhjustatud nii haigustest, ravist kui ka ravi kõrvaltoimetest. Palliatiivne ravi ei tähenda, et haigust ei saaks enam ravida, samuti ei kasutata seda haiguse ravi asendamiseks. Palliatiivset ravi tehakse lisaks põhihaiguse ravile ja see võib alata kohe haiguse diagnoosimisel ning jätkuda kogu haiguse vältel ka siis, kui enam mingil põhjusel põhihaigust ravida ei saa (vt joonis 1). Palliatiivne ravi ei ole mõeldud ega kasutusel ainult vähiga patsientidel, sellest võivad abi saada kõik krooniliste või elu ohustavate haigustega (nt südame-, kopsu- või neeruhaigused, Alzheimeri tõbi, HIV/AIDS, ALS, Sclerosis multiplex, Parkinsoni tõbi jne) igas vanuses inimesed ja nende lähedased. Ühe pereliikme haigus mõjutab tervet perekonda, seetõttu hõlmab palliatiivne ravi ka lähedaste nõustamist ja toetamist. Palliatiivse ravi eesmärk ei ole kiirendada ega lükata edasi surma, sellega püütakse inimesele tagada võimalikult täisväärtuslik ja inimväärikust säilitav elu.
Palliatiivne ravi toimub meeskonnatööna. Meeskonda kuuluvad lisaks arstidele ja õdedele, patsiendile ja lähedastele psühholoogid, hingehoidjad/kaplanid, sot- siaaltöötajad, hooldustöötajad, kogemusnõustajad ja teised spetsialistid. Esmane kontakt on tavaliselt pere- või raviarst, kes saab vajaduse korral kaasata teisi spetsialiste

Palliatiivne ravi toimub meeskonnatööna. Meeskonda kuuluvad lisaks arstidele ja õdedele, patsiendile ja lähedastele psühholoogid, hingehoidjad/kaplanid, sot- siaaltöötajad, hooldustöötajad, kogemusnõustajad ja teised spetsialistid. Esmane kontakt on tavaliselt pere- või raviarst, kes saab vajaduse korral kaasata teisi spetsialiste

Õhupuudus
Õhupuudustunne on subjektiivne aisting, et õhku ei jätku. Sellega võib kaasneda hingamisraskus, ebamugavus ja ärevus. Õhupuudusega seostatakse väsimust, meeleolulangust, vähenenud kehalist aktiivsust ja koormustaluvust ning elukvali- teedi halvenemist. Nagu valu, võib ka õhupuudus olla püsiv või hootine:
- püsiv õhupuudus – hingamisraskus või ebamugavustunne hingamisel on kogu aeg, tugevus võib päeva jooksul erineda;
- õhupuuduse hood – õhupuudus tugevneb järsku lühikese aja jooksul ja kestab tavaliselt 10–30 minutit. Hood võivad esineda püsiva õhupuuduse korral või ilma selleta. Hooge võivad esile kutsuda näiteks füüsiline koormus, keskkonnamuutused, temperatuurimuutus, lõhnad, tolm jms, samuti psühholoogilised tegurid nagu ärevus, valu, hirm jne.
Õhupuuduse põhjused
- haigus (nt südamepuudulikkus, kasvajad, kopsupõletik, verevaegus ehk aneemia, kahheksia ehk haigusest põhjustatud jõuetus, krooniline obstruktiivne kopsuhaigus, astma)
- ravi või selle kõrvaltoimed (ravimitest tekkinud kopsufibroos ehk sidekoe tekkimine kopsus, kiiritusravijärgne kopsupõletik, kopsu kirurgiline eemaldamine)
- valu
Õhupuuduse ravis on oluline võimaluse korral ravida õhupuudust põhjustavat seisundit, leevendada subjektiivset õhupuudustunnet ja kõrvaldada õhupuudust süvendavad tegurid (nt suitsetamine). Õhupuuduse leevendamiseks kasutatakse nii eneseabivõtteid, abivahendeid kui ka ravimeid.
Õhupuuduse leevendamise võimalused
Õhupuudustunde subjektiivne raskus ei sõltu ainult uuringutega kindlaks tehtud kopsu seisundist, vaid ka muudest teguritest: hingamis- ja eluviisist, mõtetest ja tunnetest. Siinne juhend kirjeldab mõningaid praktilisi võtteid, mida saate iga päev kasutada, et õhupuudustunnet vähendada.
! Hingamisharjutustest maksimaalse kasu saamiseks tuleb neid teha kaks korda päevas 15 minutit järjest. Seda ka siis, kui õhupuudustunnet parasjagu ei ole.
Proovige erinevaid harjutusi ja leidke endale sobiv. Kõigepealt võtke sobiv asend (vt sobivad kehaasendid lk 9).
Suletud huultega hingamine aitab hoida hingamisteid avatuna, nii pääseb õhk kopsudest kergemini välja ja sissehingamisel on kopsus õhu jaoks rohkem ruumi. Eriti on sellest hingamistehnikast abi saanud kroonilise obstruktiivse kopsuhaiguse ja emfüseemiga patsiendid. Võite tehnikat kasutada füüsilise koormuse ajal, koos teiste hingamisharjutustega ja ka ventilaatori kasutamisel.
„Rütmis hingamine“ – kasutage tehnikat füüsilise koormuse ajal, näiteks kõndides või trepist üles ronides. Kohandage oma sammud hingamise järgi.

Lamage külili, padjad pea ja õlgade all nii, et ülemine padi toetab kaela.Põlved ja puusad on kergelt painutatud, ülemine jalg veidi eespool.
Käsiventilaator või lauaventilaator
Õhupuudust saab leevendada näole suunatud jaheda õhu vooluga käsi- või laua- ventilaatorist. Võimalusel võtke ventilaator endaga igale poole kaasa, et saaksite seda õhupuudustunde korral kohe kasutada- Hoidke ventilaatorit umbes 15 cm kaugusel näost või sellisel kaugusel, mis tundub teile mugav.
- Suunake õhuvool nina ja suu piirkonda.
- Hoidke ventilaatorit paigal või tehke
- Kasutage ventilaatorit, kuni tunnete, et õhupuudustunne hakkab leevenema. Ajalist piirangut ei ole.
- niiske jaheda rätiku asetamine näopiirkonda;
- jaheda vee piserdamine näopiirkonda;
- akende-uste avamine (nt autosõidu ajal);
- põrandal seisvate või laeventilaatorite kasutamine;
- mugav asend, mis leevendab õhupuudust.
Hingamisharjutused
Kui tunnete, et Teil on raske hingata või vajate rohkem õhku, hakkate hingeldama ja ei suuda lõpuni välja hingata. Nii ei tühjene aga kopsud korralikult õhust. See tähendab, et kasutate hingates eelkõige kopsude ülemist osa ja mitte kogu kopsu. Selline hingamine tähendab rohkem tööd – hingamislihased väsivad kiiremini ja õhupuudustunne hoopis süveneb. Sellega võivad kaasneda ärevus ja lämbumishirm, mis teevad õhupuudusega hakkamasaamise raskemaks, kuigi ei ole otseselt eluohtlikud. On olemas mitu hingamisharjutust/-tehnikat, mis aitavad Teil sellistes olukordades rahulikumalt ja sügavamalt hingata ning olukorda kontrollida.! Hingamisharjutustest maksimaalse kasu saamiseks tuleb neid teha kaks korda päevas 15 minutit järjest. Seda ka siis, kui õhupuudustunnet parasjagu ei ole.
Proovige erinevaid harjutusi ja leidke endale sobiv. Kõigepealt võtke sobiv asend (vt sobivad kehaasendid lk 9).
Kõhuga/vahelihasega hingamine
- Lõdvestage õlad ja asetage üks käsi alakõhule, teine rinnale.
- Sulgege silmad ja keskenduge hingamisele.
- Hingake aeglaselt nina kaudu sisse nii, et suu on suletud ja kõht tõuseb veidi käe all.
- Hingake aeglaselt kokkusurutud huulte kaudu välja nii, et kõht käe all langeb. Kujutlege, et kogu keha lõõgastub, jäsemed muutuvad lõdvemaks ja kehast lahkuvad pinged, probleemid, ärevus, viha, tüdimus ja pahameel.
- Korrake harjutust pausidega kuni kümme korda.
Nelinurkne hingamine
Kõhuhingamise harjutuse juures võib abiks olla ülal toodud nelinurkse hingamis- mustri järgimine.- Keskenduge nelinurksele ristkülikukujulisele esemele oma vaateväljal: televiisor, aken, raamat, pilt vms.
- Sisse hingates jälgige pilguga nelinurga lühikest serva, välja hingates pikka serva.
- Aeglustage tasapisi silmade liikumise kiirust. Nii muutub hingamine sügavamaks ja aeglustub.
Suletud huultega hingamine
Suletud huultega hingamine aitab hoida hingamisteid avatuna, nii pääseb õhk kopsudest kergemini välja ja sissehingamisel on kopsus õhu jaoks rohkem ruumi. Eriti on sellest hingamistehnikast abi saanud kroonilise obstruktiivse kopsuhaiguse ja emfüseemiga patsiendid. Võite tehnikat kasutada füüsilise koormuse ajal, koos teiste hingamisharjutustega ja ka ventilaatori kasutamisel.
- Hingake rahulikult nina kaudu sisse.
- Välja hingates suruge huuled kokku, nagu vilistaksite või puhuksite küünalt ära.
- Proovige hingata välja seni, kuni see on veel mugav.
- Enne pingutust hingake sisse.
- Pingutuse ajal hingake välja.
„Rütmis hingamine“ – kasutage tehnikat füüsilise koormuse ajal, näiteks kõndides või trepist üles ronides. Kohandage oma sammud hingamise järgi.
- Loendage oma samme.
- Ühe sammu ajal hingake sisse, seejärel tehke üks või kaks sammu väljahingamise ajal. Proovige eri kombinatsioone ja leidke endale sobivaim (nt kaks sammu sissehingamise ajal, kaks sammu väljahingamise ajal).
Asendid, mis aitavad õhupuudustunnet leevendada
Proovige igas asendis lõdvestada oma käed, randmed, õlad, kael ja lõug nii hästi kui võimalik.- Toetuge vastu seina, jalad veidi harkis, käed külgedel, vööl või taskus. Valige enda jaoks mugav asend.
- Toetage käed eesseisvale pinnale, nt tooli seljatoele, jalutuskepile, poekärule, käimisraamile.
- Kallutage istudes ette ja toetuge rindkerega eesolevale pinnale, nt lauale, käed ümber padja.

Asendid, kui olete väga väsinud või tunnete puhkeolekus tugevat õhupuudust
Heitke külili põrandale või voodisse, alumine jalg põlvest kõverdatud, ülemine jalg sirge. Pange padi pea alla, toetamaks kaela. See asend aitab, kui tunnete õhupuudust rahulolekus
Lamage külili, padjad pea ja õlgade all nii, et ülemine padi toetab kaela.Põlved ja puusad on kergelt painutatud, ülemine jalg veidi eespool.

Asendid voodis õhupuuduse leevendamiseks
Proovige eri asendeid ja leidke endale sobivad.- Tõstke voodipeatsit 15–45 kraadi.
- Tõstke käed patjade abil kõrgemale.
- Lamage külili või kõhuli.
Energia säästmine igapäevatoimetustes
Et füüsiline tegevus ei põhjustaks kiiret väsimist ja õhupuuduse suurenemist, kat- setage eri variante.- Olge endaga kannatlik, võtke aega asjade tegemiseks.
- Planeerige oma päev – jagage tegevused etappideks, jätke tegevuste vahele puhkepausid. Ärge planeerige kõiki tegevusi ühele päevale ja tehke kõige olulisemad tegevused esimesena.
- Valige sobiv kiirus. Kiirustamine on suur pingutus ja nii tekib väsimus ning õhupuudus kiiremini. Rääkige ja liikuge aeglaselt vastavalt oma jõudlusele.
- Mõelge oma tegevused läbi – kas saate neid teha istudes? Kas kõik asjad on olemas ja käepärast? Kas keegi teine saaks seda teha?
- Kandke riideid ja jalanõusid, mis ei ole liiga kitsad ja mida on kerge selga panna ning ära võtta.
- Kasutage abivahendeid, näiteks ratastel lauda asjade liigutamiseks ühest toast teise, jalutuskeppi, käimisraami, haaramisvahendeid. Iga päev kasutatavad asjad peaksid olema mugavalt kättesaadavad, näiteks toidunõud köögis, pesemisvahendid duširuumis.
- Võimaluse ja vajaduse korral hankige funktsionaalne ratastool ja/või funktsionaalne voodi.
- Sööge pigem väikseid portsjoneid ja sageli. Sööge väikeste suutäite kaupa ja jooge sageli väikeste lonksude kaupa. Vältige raskesti mälutavaid toite.
- Püüdke magada rahulikus keskkonnas, jahedas ruumis. Oluline on järgida unerežiimi – minge magama ja ärgake iga päev samal ajal. Vajaduse korral kasutage patju ja eri asendeid, mis vähendavad õhupuudustunnet.
Kehaline aktiivsus, treeningud
- Jõukohane regulaarne kehaline aktiivsus või treening aitab vähendada väsimust, säilitab lihaste jõudu ja kergendab seeläbi hingamist.
- Tõuske aeg-ajalt toolilt püsti, jalutage toas või õues.
- Leidke endale meeldiv ja jõukohane liikumisviis või treening.
- On normaalne, et füüsilise pingutuse ajal hingamine kiireneb ja õhupuudus võib veidi suureneda. Proovige hinge mitte kinni hoida ja kasutage eespool kirjeldatud hingamistehnikaid.
- Jälgige enda enesetunnet. Kehalise aktiivsuse intensiivsus peaks olema mugava pingutuse tasemel.
Asendid, mida saate kasutada, kui õhupuudus tekib kehalise aktiivsuse ajal
Proovige erinevaid käte asendeid ja leidke asend, mis kergendab hingamist
Abistavad mõtted
- Mul on see tunne varem olnud.
- Tean, et see läheb üle.
- Võtan asendi, mis kergendab hingamist.
- Kasutan ventilaatorit.
- Lõdvestan õla- ja kaelalihased.
Tegevusplaan tugeva õhupuuduse korral
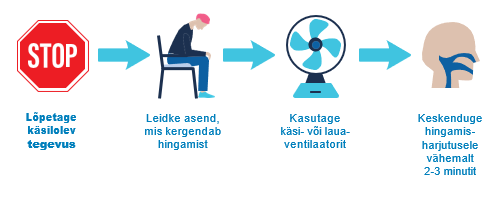
Ravimid
Arst võib Teile vajaduse korral määrata õhupuuduse leevendamiseks ravimid:- opioidid, nt morfiin;
- suukaudne hormoonravi;
- rahustid, kui õhupuudus on seotud ärevusega ja muud ärevust leevendavad meetodid ei ole aidanud.
Hapniku kasutamine
Õhupuudustunne ei ole alati seotud hapniku sisaldusega veres, seetõttu ei vähenda hapnik paljudel juhtudel õhupuudustunnet. Kui olete ise kogenud, et hapnikravi leevendab õhupuudustunnet, saab arst Teile selle määrata. Hapnikravi on võimalik saada ka kodus.Pöörduge tervishoiutöötaja poole siis, kui
- õhupuudus süveneb kiiresti (tundidega)
- püsib tugev õhupuudustunne, mis ei leevene hingamisharjutuste tegemise järgselt ega arsti poolt määratud ravimite kasutamisel
- õhupuudusele lisandub tugev uimasus ja segasus
Iiveldus ja oksendamine
Iivelduse ja oksendamise võimalikud põhjused
- mõni ravim (nt keemiaravis kasutatavad ravimid, antibiootikumid, valuvaigistid)
- kiiritusravi kõhu-, alakõhu-, pea- ja seljapiirkonda
- soole talitluse häired (nt kõhukinnisus ja aeglane sooletegevus, kasvaja otsene toime soolele)
- kasvaja
- äge haigestumine (nt infektsioon)
- valu
- ärevus
- ühekülgne toitumine (kiudainetevaene toit)
- vähene vedelikutarbimine
- reflukshaigus, mao- ja kaksteistsõrmiku haavandid
- koljusisese rõhu tõus
Iivelduse leevendamine
Iivelduse leevendamiseks on palju võimalusi, valige nendest enda jaoks sobivaimad.- Jooge piisavalt vett ja jahedaid selgeid vedelikke – mahl, tee (eriti ingveri- või piparmünditee), puljong, spordijoogid, vesi (mõnikord võib kergelt gaseeritud vee joomine aidata). Võimaluse korral proovige tarvitada umbes kaks liitrit vedelikku päevas.
- Jooge kõrrega.
- Imege jääkuubikuid.
- Kasutage piparmündi- või sidrunimaitselisi imemiskomme.
- Proovige erinevaid toite – soolased snäkid (krõpsud, kreekerid, juustukuubikud), kuiv toit (küpsised, röstsai), maheda maitsega toit (kana, riis, pasta, puder, kartulipuder).
- Vältige praetud, vürtsikaid, tugevalt lõhnavaid toite.
- Vältige toidutegemise lõhnu, laske teistel toit valmistada.
- Sööge jahtunud toitu, nii on maitse ja lõhn tagasihoidlikumad.
- Sööge aeglaselt, sageli ja väikeste portsjonite kaupa.
- Sööge istudes ja ärge heitke kohe pärast söömist pikali.
- Vältige iivelduse ajal lemmiktoitude söömist, et ei tekiks vastumeelsust.
Oksendamise leevendamine
- Imege jääkuubikuid.
- Kui vähegi võimalik, proovige jätkata joomist väikeste koguste kaupa iga natukese aja tagant (10–30 minuti järel) või võtke vett teelusika kaupa.
- Suurendage tasapisi joodava vedeliku hulka.
- Kui joomine oksendamist esile ei kutsu, alustage söömist (vaata soovitusi eespool).
- Endaga ise hakkamasaamiseks hoidke jook, snäkid ja abivahendid käepärast.
- Kandke hoolt korrapärase suuhügieeni eest, loputage sageli suud.
- Kandke vabalt seljas istuvaid riideid.
- Asetage näole külm niiske rätik.
- Avage aken, minge õue või kasutage ventilaatorit.
- Proovige jääda rahulikuks, tehke hingamisharjutusi (vt õhupuuduse leevendamise võimalused lk 6-10).
- Viige mõtted mujale – vaadake televiisorit, lugege, lahendage ristsõnu.
- Sobitage ravimite võtmine toiduga (küsige nõu arstilt, õelt või apteekrilt).
Ravimid
Iiveldamise ja oksendamise vähendamiseks kasutatakse ka ravimeid. Arst selgitab, millised ravimid on Teile välja kirjutatud ja kuidas neid võtta.Pöörduge tervishoiutöötaja poole siis, kui
- iivelduse/oksendamise põhjus võib olla toidumürgitus;
- oksendamine on kestnud rohkem kui 24 tundi;
- oksemassides on veri;
- esineb tugev kõhuvalu;
- esineb tugev peavalu, palavik, kaela kangus;
- esinevad vedelikupuuduse tunnused – nõrkus, suukuivus, vähene ja tumedat värvi uriin.
Kõhukinnisus
Kõhukinnisus on sooletegevuse häire, mille korral on roojamise sagedus väiksem kui kolm korda nädalas, roojamisega kaasneb punnitamine, iste konsistents on kõva või pabulakujuline.
Toitumine
Kõhukinnisuse võimalikud põhjused
- kiudainetevaene toit ja vähene vedelikutarbimine
- vähene kehaline aktiivsus
- stress
- mõni ravim (nt narkootilised valuvaigistid, kaltsium, rauapreparaadid, antidepressandid, epilepsiavastased ravimid, diureetikumid, Parkinsoni tõve ravimid)
- haigus (nt suhkruhaigus, halvatus, kasvajad, ärritunud soole sündroom, soole põletik, depressioon)
- vananedes suureneb oht kõhukinnisuse tekkeks sooletegevuse aeglustumise ja väiksema kehalise aktiivsuse tõttu
Kõhukinnisuse vältimine või leevendamine
Järgmised soovitused võivad aidata ära hoida kõhukinnisuse teket või seda leevendada.Toitumine
- Sööge korrapäraselt ja kiudaineterikkamaid toite (täisteratooted, seemned, puu- ja köögiviljad). Soovitatav kiudainete hulk päevas on 25–35 grammi. Suurendage kiudainete tarbimist järk-järgult ja jooge samal ajal rohkelt vedelikku, et kiudained saaksid soolestikku läbida.
- Jooge iga päev 8–10 tassi vedelikku (soovitatavalt toatemperatuuril) – sobivad vesi, mahlad (näiteks ploomimahl), probiootilised piimatooted (keefir, hapupiim), kofeiinisisalduseta tee (sh ravimteed).
- Vähendage või vältige kõhukinnisust soodustavaid toite, näiteks valgest jahust tooteid (saiakesed, pirukad jt küpsetised), teatud putrusid (manna, valge riis).
- Jooge hommikul pärast ärkamist klaas leiget vett, soovi korral lisage sellesse lusikatäis mett.
- Lisage menüüsse kuivatatud musti ploome, peedisalatit, kõrvitsasalatit, kliisid.
- Tarvitage regulaarselt jahvatatud linaseemneid, lisades neid näiteks toorsalatitele.
- Lisage toitudele enne tarvitamist oliiviõli.
Kehaline aktiivsus
Et ennetada ja leevendada kõhukinnisust, püüdke liikuda vastavalt oma võimetele 20–30 minutit päevas.Regulaarse seedetegevuse kujundamine
- Jooge enne hommikusööki üks klaas leiget vedelikku.
- Püüdke käia WC-s iga päev samal ajal, näiteks pärast hommiku- või lõunasööki.
- Minge kohe WC-sse, kui tunnete vajadust.
- Olge kannatlik, soole läbikäimine võib võtta aega 15–45 minutit.
- Masseerige kergelt kõhtu suunaga paremalt alt üles vasakule alla (päripäeva).
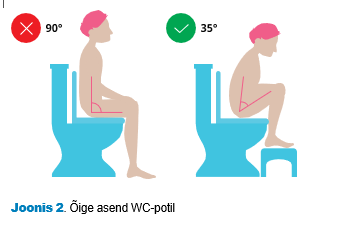
- Soole läbikäimise soodustamiseks pange WC-potil istudes jalgade alla tool (vt joonis 2).
- Kui peate olema voodis, paluge toimingu ajaks privaatsust.
Lahtistite kasutamine
- Enne lahtistite tarvitamist konsulteerige oma arstiga.
- Lahtistid on näidustatud, kui eluviisimuudatustega ei ole kõhukinnisus leevendunud või kui tarvitate kõhukinnisust põhjustavaid ravimeid. Viimasel juhul võib arst Teile kohe ravi alguses lahtisteid soovitada.
- Sooletegevust stimuleeriva toimega lahtistid on näiteks bisakodüül ja senna.
! Soole osalise või täieliku sulgumise korral ei tohi sooletegevust stimuleerivat või osmootset lahtistit kasutada! Uurige arstilt, kuidas on saate kõhukinnisust leevendada.
Pöörduge tervishoiutöötaja poole siis, kui
- väljaheide on verine või esineb verejooks pärasoolest;
- esineb tugev kõhuvalu;
- gaasid ei välju;
- kõhukinnisusega kaasneb tugev iiveldus ja oksendamine;
- on tekkinud palavik;
- toimub järsk või kiire kaalulangus.
Ülevoolu kõhulahtisus
Mõnikord võib kõhukinnisuse korral esineda hoopis järsult tekkivat kõhulahtisust. Seda nimetatakse ülevoolu kõhulahtisuseks, mispuhul takistab soolekulgu kõva roojamass, kuid osa vedelikust suudab sellest massist mööda minna. Pikaajalise kõhukinnisuse korral tuleb sellele alati tähelepanu pöörata. Siis on tähtis edasi ravida just kõhukinnisust, mitte proovida kõrvaldada kõhulahtisustKõhulahtisus
Kõhulahtisus tähendab roojamist kolm või enam korda päevas, kusjuures välja- heide on normaalsest vedelam. Üle kahe nädala kestnud kõhulahtisuse korral on tegemist kroonilise kõhulahtisusega.
» 200 ml apelsinimahla (kaaliumi asendamiseks);
» 3/4 tl soola;
» 1/2 tl soodat;
» 8 tl suhkrut.
Kõhulahtisuse võimalikud põhjused
- kasvajad, soolehaigused (nt Crohni tõbi, divertikuliit jt)
- viirused, bakterid või toidumürgitused
- keemia-, kiiritus-, immuunravi
- mao- või sooleoperatsioon
- stress
- toidutalumatus
- mõni ravim, kõige sagedamini antibiootikumid
- suhkruasendajad
Toitumine
- Jooge päeva jooksul väikeste koguste kaupa võimalusel 10–12 klaasi (1,5–2 l) selgeid vedelikke – vett, spordijooke, lahjendatud mahlu, puljongit.
- Apteegi käsimüügist saate osta spetsiaalseid pulbreid, et valmistada jooki, mis leevendab kõhulahtisuse korral vee ja soolade kadu. Sellise joogi saate teha ka ise, segades kokku
» 200 ml apelsinimahla (kaaliumi asendamiseks);
» 3/4 tl soola;
» 1/2 tl soodat;
» 8 tl suhkrut.
- Tarbige kergesti seeditavad kiudaineid (kooritud õun, pirn, banaan, kartul, porgand, mais, õunamehu, valge riis, pasta, kaeratoidud, röstsai).
- Sööge väikeste koguste kaupa.
- Vähendage toidus:
» kofeiini (kohv, must ja roheline tee, energiajoogid);
» suure suhkrusisaldusega jooke (täismahl, jäätee, limonaadid);
» gaaside teket soodustavaid toite (nt leib, sibul, keedetud porgand, ploom, kapsas, brokoli, karboniseeritud joogid);
» suure rasvasisaldusega piimatooteid.
- Vältige
» vürtsikaid ja praetud toite;
» alkoholi;
» sorbitooli (seda sisaldavad nt suhkruvaba närimiskumm ja kommid).
Nahahooldus kõhulahtisuse korral
- Pärast kõhu läbikäimist on oluline alati nahk hoolikalt puhastada.
- Soovitatav on kasutada vett ja seepi asendavaid pesukreeme, mis sisaldavad nahka kaitsvaid õlisid ja naha kuivamist takistavaid aineid. Kasutage selliseid pesukreeme, mille happelisus (pH) on 5,5. See aitab säilitada naha normaalse mikrofloora ja sarvkihi kaitsefunktsiooni.
- Hoiduma peaks nn antibakteriaalsetest seepidest. Seebi kasutamisel häirub naha normaalne happeline reaktsioon kuni kolmeks tunniks. Naha veekadu suureneb ning nahka ärritavad kahjulikud ained ja haigustekitajad võivad kergesti tungida läbi naha. Seep võib ladestuda pesuveest nahale ka kaltsiumi ja magneesiumi lahustumatute lubisooladena, mis võivad hõõrdudes põhjustada nahaärritust.
- Tavalist seepi kasutades tuleb vaht hoolikalt maha loputada, sest seep kuivatab nahka.
- Tupsutage nahk kuivaks ja vältige hõõrumist.
- Naha niiskussisalduse säilitamiseks tuleb kindlasti kasutada niisutavat ihukreemi.
Pöörduge tervishoiutöötaja poole siis, kui
- kõht käib läbi 15 või enam korda ööpäevas ja olukord ei lähe kahe ööpäeva jooksul paremaks;
- kõhulahtisusega kaasneb tugev kõhuvalu ja/või tugev iiveldus ja oksendamine;
- kõhulahtisusega kaasnevad palavik ja peavalu;
- väljeheide on verine;
- Te ei ole 24 tunni jooksul saanud üldse vedelikke tarbida, uriini kogus on vähene ja värvuselt tume.
Luksumine
Luksumine on ebameeldiv vaevus, mis tekib vahelihase ärrituse tagajärjel. Vahe- lihase ägedad kramplikud kokkutõmbed tekitavad rindkeres negatiivse rõhu. See põhjustab kiire sissehingamise, häälekurrud ahenevad ja tekib iseloomulik heli. Enamasti möödub luksumine tundide jooksul iseenesest. Püsiv ja ravile allumatu luksumine on vastavalt rohkem kui 48 tundi või enam kui üks kuu kestev luksumine.
Luksumise võimalikud põhjused
Luksumise võimalikud põhjused
- seedetrakti haigused (maovenitus, soolesulgus, seedetrakti põletikud, haavandid, maksa suurenemine, astsiit)
- kaaliumi, naatriumi tasakaalu häired
- neerupuudulikkus
- pea- ja kaelapiirkonna või kõhupiirkonna kasvaja
- kesknärvisüsteemi haigused (nt Sclerosis multiplex, epilepsia, Parkinsoni tõbi, insult)
- ravimite kasutamine (nt bensodiasepiinid ehk rahustid, hormoonid)
- alkohol
Luksumise leevendamine
Et luksumist leevendada, on oluline võimaluse korral kõrvaldada luksumise põhjus. Kui see ei ole võimalik, proovige luksumise leevendamiseks muid võimalusi.- Nuusutage ärritavaid lõhnu (nuuskpiiritus, mentool).
- Ergutage suu ja neelu tegevust – sööge kuiva leiba, jooge lonksudena külma vett.
- Pange näole külm rätik.
- Võite proovida esile kutsuda oksendamist.
- Mõjutage hingamist, hoides näiteks sisse- või väljahingamisel veidi aega hinge kinni või hingates paberkotti.
» Istuge ja hingake ülakeha veidi ette kallutades sügavalt sisse.
» Pressige hinge kinni hoides umbes nii nagu WC-potil punnitades. Võite masseerida ka unearteri piirkonda kaelal.
- Kui luksumise peamine põhjus on mao staas ehk mao talitluse aeglustumine, ärge jooge gaseeritud jooke ning sööge pigem sageli ja väikeste portsjonite kaupa.
Pöörduge tervishoiutöötaja poole siis, kui
- luksumine kestab rohkem kui 48 tundi;
! Ravimite kasutamine sõltub luksumise võimalikust põhjusest. Ravi määrab arst.
Sügelus
Sügelus on naha ebameeldiv kihelustunne, mida proovitakse leevendada kratsi- misega. Sügelus võib esineda nahal nii ühes või paaris kohas kui ka rohkem ning jaguneb kestuse järgi ägedaks (kuni kuus nädalat) ja krooniliseks. Pidev sügelus võib tuua kaasa unehäireid, meeleolulanguse, sotsiaalse isolatsiooni ja halvendada oluliselt elukvaliteeti.
Sügeluse võimalikud põhjused
- naha kuivus
- nahahaigused
- maksahaigused või maksa talitluse häired
- kroonilisest neeruhaigusest põhjustatud neerupuudulikkus
- rauapuudusest tingitud verevaegus ja muud verehaigused
- mõni pahaloomuline kasvaja (nt melanoom, verevähk, naha metastaasid)
- neuroloogilised haigused (nt neuropaatiad, hulgiskleroos, ajukasvajad)
- emotsionaalne pinge, psühholoogiline trauma, ärevus, depressioon ja psühhoosid
- ravimite, näiteks opioidide ja hormoonide (anaboolsed steroidid, testosteroon, östrogeenid) kõrvaltoimed
Sügeluse leevendamine
- Vältige sagedast seebiga pesemist, liiga kuuma veega pesemist.
- Võite proovida naha puhastamist pesemise asemel puhastusemulsioonidega.
- Vältige nahka kuivatavaid ja ärritavaid nahahooldusvahendeid.
- Kasutage nahka kuivatades puuvillast riiet või jahutamist (nt fööni külma õhurežiimil). Nahka riidega kuivatades tupsutage kuivaks, ärge hõõruge.
- Niisutage nahka lõhnavabade niisutavate kreemidega, kreemi sisse võite lisada mentooli.
- Sügelevatele kohtadele võite asetada füsioloogilise lahusega niisutatud lappe.
- Vältige higistamist.
- Võimalusel suurendage nende ruumide õhuniiskust, kus pidevalt viibite (märjad rätikud rippuma, veenõud, niisuti).
- Lõigake küüned lühikeseks, et Te nahka kratsides end ei vigastaks.
- Proovige mõtted mujale viia ja leidke huvitavaid tegevusi.
- Proovige lõõgastavaid hingamisharjutusi (vt õhupuuduse leevendamise võimalused lk 6-10) või meditatsiooni.
Pöörduge tervishoiutöötaja poole siis, kui
sügelus ei leevene koduste meetoditega
Võimaluse korral püütakse ravida sügeluse põhjust. Kõik ravimid määrab arst. Ka allergiavastaseid ravimeid ei tohiks ise võtta, kui sügeluse põhjus ei ole täiesti kindel
Võimaluse korral püütakse ravida sügeluse põhjust. Kõik ravimid määrab arst. Ka allergiavastaseid ravimeid ei tohiks ise võtta, kui sügeluse põhjus ei ole täiesti kindel
Kahheksia
Kahheksia ehk kurtumus on haigusest tingitud keeruline seisund, mida iseloo- mustab lihaste vähenemine koos rasvkoe vähenemisega või ilma. Seeläbi väheneb jõudlus ja võimekus ning seda ei saa enam toitumisega täielikult kõrvaldada ega ravida. Kahheksia ärahoidmiseks, diagnoosimiseks ja süvenemise vältimiseks tuleb tegeleda keha toimimist halvendavate võimalike probleemidega nagu neelamis- häire, iiveldus ja alatoitumus. Kahheksiat diagnoosib ja selle raskust aitab hinnata arst. Kahheksia leevendamisel püütakse suurendada kehakaalu ja inimese võime- kust igapäevaeluga toime tulla, samuti parandada isu ja enesetunnet.
Kahheksia võimalikud põhjused
Kahheksia võimalikud põhjused
- põhihaigus (nt pahaloomuline kasvaja, krooniline obstruktiivne kopsuhaigus, südamepuudulikkus, krooniline neeruhaigus, Alzheimeri tõbi)
- iiveldus ja oksendamine
- varajane täiskõhutunne
- mao staas ehk mao talitluse aeglustumine
- suuprobleemid (nt suukuivus, mukosiit ehk suu limaskesta põletik, kandidoos ehk pärmseene tekitatud põletik suus)
- pikaajaline kõhulahtisus
- depressioon
Kahheksiat kui haiguslikku protsessi ei saa ravida, kuid võimalusel saab ravida isu- tust, kiiret täiskõhutunnet, depressiooni, iiveldust. Püütakse parandada isu, tõsta kehakaalu, parandada teie enesetunnet ja iseseisvat toimetulekut.
Kahheksia leevendamise võimalused
- Suurendage toidu energiasisaldust, süües kaloririkast toitu.
- Tarbige valgurikast, suurema rasva- ja suhkrusisaldusega toitu.
- Muutke vajaduse korral toidutekstuur endale sobivaks (pehme toit, püree, tükiline, vedel).
- Sööge oma lemmiktoite.
- Sööge sageli ja väikeste portsjonite kaupa.
- Püüdke süüa hommikusöögi ajal rohkem, sest tavaliselt on hommikuti isu parem.
- Sööge meeldivas ja rahulikus ümbruses.
- Võite uurida suukaudsete täisväärtuslike toitmisravi preparaatide kasutamise kohta apteekrilt või oma arstilt.
- Tegelege jõukohase kehalise aktiivsusega (kerged ja lühikesed harjutused).
- Tehke asju, mis Teile meeldivad ja meeleolu parandavad.
! Arstid ei soovita kahheksia ravis toidulisandeid, vitamiine ega mineraalaineid, sest nende tõhusus ei ole tõestatud. Arst võib Teie söögiisu suurendamiseks määrata ravimid.
! Küsige toitumise kohta nõu õelt või arstilt, kes saavad soovitada, kust leida vajalikku teavet. Vajaduse korral saab arst suunata Teid toitmisravi spetsialisti vastuvõtule.
! Küsige toitumise kohta nõu õelt või arstilt, kes saavad soovitada, kust leida vajalikku teavet. Vajaduse korral saab arst suunata Teid toitmisravi spetsialisti vastuvõtule.
Deliirium ehk segasusseisund
Deliirium on sageli ägeda algusega segasusseisund, mis võib kaasneda haiguse või raviga. Segasusseisund mõjutab inimese arusaamis- ja otsustusvõimet, seega ei saa ta enam osaleda ravi ja hooldusega seotud valikute ja otsuste tegemisel. See võib tuua kaasa vaevuste ebapiisava ravi ja leevendamise. Sageli on häiritud ini- mese turvalisus. Suurem oht segasusseisundi tekkeks on haiglas viibivatel eakatel dementsusega inimestel. Segasusseisundil on harva vaid üks põhjus, sageli tekib see mitme teguri koosmõjul. Kõige tähtsam on püüda seda ennetada.
Segasusseisundi korral võivad inimesel tekkida järgmised kaebused:
- ei suuda järgida vestlust või ise selgelt rääkida;
- näeb erinevaid elavaid ja hirmutavaid unenägusid, mis ka ärgates ei kao;
- kuuleb hääli ja häälitsusi, kuigi tema ümber ei ole midagi ega kedagi;
- näeb inimesi või asju, keda/mida pole läheduses;
- kardab, et teised inimesed tahavad talle midagi halba teha;
- päeva jooksul muutub seisund kiiresti: ühel hetkel võib olla väga ärritunud, hirmul või rahutu, ei ole võimeline rahulikult paigal olema, mõne aja pärast võib olla väga aeglane või unine;
- puudub huvi ümbritseva vastu, on halvas meelolus;
- magab päeval, ärkab öösiti, esinevad unehäired;
- tujud võivad väga kiiresti vahelduda;
- segasus on mõnel hetkel tugevam, tavaliselt õhtuti või öösel.
Deliiriumi võimalikud põhjused
- kasvaja siirded ajus, ajuturse
- aju hapnikupuudus
- maksa ja neerude talitluse häired
- hüpo- ja hüperglükeemia
- vedelikupuudus
- põletikud
- operatsioonid
- kõhukinnisus
- uriini peetumine
- alatoitumus
- palavik
- valu
- nägemis- või kuulmisprobleemid
- unehäired
- ärevus
- võõrutusnähud
- ravimid, näiteks rahustid (bensodiasepiinid) ja opioidid
- keskkonnamuutused, privaatsuse puudumine
Deliiriumi ennetamine
- Tagage regulaarne une- ja ärkvelolekuaeg.
- Parandage inimese orienteerumist ajas ja ruumis (vt soovitusi segasusseisundis inimese aitamiseks lk 31).
- Tagage suhtlemiseks vajalikud abivahendid (prillid, kuulmisaparaat, hambaproteesid, paber/pliiats).
- Tagage rahulik keskkond, vältige müra, rääkige inimesega rahulikul toonil, korrake olulist informatsiooni.
- Soodustage ja võimaluse korral suurendage päevast aktiivset (istumise, liikumise) aega.
- Tagage piisav vedelikutarbimine.
- Jälgige põie- ja soolestikutegevust.
- Manustage ravimeid võimaluse korral hommikul.
- Hinnake valu ja muude vaevuste, näiteks ärevuse ja vedelikupuuduse esinemist ja vajaduse korral pöörduge nende leevendamiseks tervishoiutöötaja poole.
- Kasutage tubakasõltuvuse korral nikotiiniplaastreid.
Kuidas segasusseisundis inimest aidata?
- Rääkige rahulikult ja rahustage teda.
- Selgitage tegevusi lühikeste lihtsate lausetega.
- Kontrollige, kas ta mõistab öeldut ja vajadusel korrake end.
- Proovige mitte nõustuda ebaharilike või valede ideedega, kuid mitte vaieldes. Pigem muutke vestluse teemat.
- Tuletage talle meelde aega ja kohta, kus ta viibib, mis temaga toimub.
- Tehke kindlaks, et ta näeb kella ja kalendrit.
- Püüdke tagada ümbrus, milles on talle tuttavaid asju ja piisav valgustus. See on tavaliselt tähtsaim õhtusel ajal, kui segasusseisund süveneb.
- Aidake teda joomisel ja söömisel.
- Jätke ööseks tuli põlema, et inimene näeks kohe ärgates, kus ta on.
Kui vaatamata ennetavatele sekkumistele on deliirium siiski vallandunud, tuleb lisaks ravimite (antipsühhootikumid) kõikide ennetavate ja leevendavate tegevus- tega jätkata. Alati püütakse kõrvaldada deliiriumi võimalik tekkepõhjus.
Pöörduge tervishoiutöötaja poole siis, kui
- vaatamata ennetavatele tegevustele segasusseisund süveneb ning on üha keerulisem temaga suhelda, teda aidata ja hooldada.
! Kõik deliiriumi leevendamiseks kasutatavad ravimid määrab arst. Mõnel juhul võib arst otsustada, et tarvitatavaid ravimeid on vaja muuta või ära jätta.
Kurnatus
Kurnatus on inimese subjektiivne pidevalt esinev väsimus, kogu keha haarav jõue- tus ja nõrkus või energiapuuduse tunne. Inimene tunneb, et ta ei jõua midagi teha. Kuna kurnatuse tekke-põhjused ei ole selged, on seda raske leevendada. Kurna- tust esineb enamikul vähiga patsientidel, kuid selle all kannatavad sageli ka HIV-i, hulgiskleroosi, kroonilise obstruktiivse kopsuhaiguse ja südamepuudulikkusega patsiendid.
Kurnatuse võimalikud põhjused
- aneemia
- ainevahetushäired
- kilpnäärmehormoonide puudulikkus
- põletik
- ravi ja ravimite kõrvaltoimed
- ärevus, unetus
Kurnatust leevendades tegeleb arst võimaluse korral võimalike tekkepõhjuste raviga, kuid saate ka ise selle leevendamisele kaasa aidata.
Kurnatuse leevendamine
- Pidage päevikut kurnatust halvendavate ja leevendavate tegurite väljaselgitamiseks.
- Säästke energiat – planeerige igapäevategevusi, tehke päevaplaan. Olulised tegevused seadke päeva sellele osale, mil tunnete end energilisemana. Vältige kõrvalisi tegevusi, kasutage igapäevaelu lihtsustamiseks abivahendeid (ratastool, käimisraam).
- Tegelege jõukohase kehalise aktiivsusega (nt jalutamine, rattasõit).
- Tehke stressi ja ärevust vähendavaid harjutusi, kasutage lõõgastustehnikaid.
- Hoolitsege enda unehügieeni eest.
- Vältige stimuleeriva toimega aineid (nt kohv, koolajoogid).
- Sööge piisava energiasisaldusega toitu.
- Võite uurida suukaudsete täisväärtuslike toitmisravi preparaatide kasutamise kohta.
! Ravimite kasutamine kurnatuse leevendamiseks ei ole veel tõendatud.
Erakorralised seisundid
Ootamatult tekkinud seisundi halvenemist nimetatakse erakorraliseks seisundiks, enim esineb neid pahaloomuliste kasvajate puhul. Mõningate kasvajate puhul on ette teada, et suure tõenäosusega tekib mingi erakorraline seisund, kuid ei ole võimalik ette öelda, millal see täpselt juhtub. On tähtis, et nii inimene ise kui ka lähedased oleksid teadlikud sellest, mis võib juhtuda ja kuidas aidata.
VEREJOOKS
Verejooks võib tekkida mitme haiguse puhul (nt kasvajad, maksapuudulikkus, hüü- bimishäire). Verejooks võib esineda nii kerge veritsusena kui ka suure verejooksuna.
Veritsust soodustavad ravimid
Kui tegemist on väga suure verejooksuga (massiivne, minutitega surmale viiv väga suur verejooks suurtest veresoontest), on oluline jääda inimese juurde, pak- kuda talle tuge ja rahustada. Kui võimalik, võib verejooksu koha katta tumedate rätikute või linadega.
Kaebused
Kaebused
Ravi sõltub põhjusest, inimese üldseisundist ja sümptomite raskusest. Kasvajate puhul võib kõne alla tulla keemia- ja kiiritusravi. Südame- või maksapuudulikkuse korral võib arst muuta või lisada Teie raviskeemi diureetikume, mis vähendavad vedeliku kogunemist pleuraõõnde ning soodustavad liigse vedeliku väljutamist.
Kui vedelikku on pleuraõõnes palju ja see põhjustab tugevat õhupuudust ning hin- gamisraskust, tuleb vedelik eemaldada. Seda nimetatakse pleurapunktsiooniks, mille käigus eemaldatakse pleuraõõnest nõela abil vedelik. Kui vedelik koguneb uuesti pleuraõõnde ja punktsioone on vaja teha sageli, jäetakse pleuraõõnde pee- nike toru, mida nimetatakse pleuradreeniks ja mille kaudu on võimalik vedelikku pleuraõõnest väljutada. Pleuradreeniga saab inimene kodus olla ja ise vedelikku eemaldada, kui selleks vajadus tekib. Vedeliku teket on võimalik vähendada ka pleuraõõnde pleuradreeni kaudu teatud aineid manustades või operatsiooni ajal. Seda protseduuri nimetatakse pleurodeesiks, mille tegemise ajal peate viibima haiglas.
KOLJUSISESE RÕHU TÕUS JA EPILEPSIAHOOD
Koljusisese rõhu tõusu korral jääb koljus ruumi väheks ja aju ei saa normaalselt töötada. Selle kõige sagedasem põhjus on ajukasvaja või aju metastaasid.
Koljusisese rõhu tõusule on iseloomulik
Kompressiooni võimalikud põhjused
» valu ei lase öösel magada
» uriini tuleb vähe või ei tule üldse
» kõhukinnisus tekib või läheb hullemaks
Need kaebused võivad tekkida ka muudel põhjustel, aga konsulteerige igaks juhuks alati oma arstiga. Kaebuste tekkimisel olge võimaluse korral pikali ja võtke kohe ühendust oma arstiga. Kui on nädalavahetus või öö või kui Te ei saa oma arsti kätte, pöörduge erakorralise meditsiini osakonda.
Ravi sõltub sellest, kui palju aega on kaebuste tekkest möödunud, millise kasvajaga on tegu ja millist ravi olete varem saanud. Ravivõimaluste hulka kuuluvad palliatiivne kiiritusravi ja/või operatsioon. Ravimitest on kasutusel hormoon deksametasoon, mis vähendab turset ja põletikureaktsiooni. Samuti kasutatakse vajaduse korral valuvaigisteid.
VEREJOOKS
Verejooks võib tekkida mitme haiguse puhul (nt kasvajad, maksapuudulikkus, hüü- bimishäire). Verejooks võib esineda nii kerge veritsusena kui ka suure verejooksuna.
Veritsust soodustavad ravimid
- teatud tüüpi valuvaigistid, näiteks ibuprofeen, deksketoprofeen, diklofenak, naprokseen
- verevedeldajad, aspiriin ja klopidogreel
Mida saab verejooksu korral ise teha?
Kui verejooksu asukoht on ligipääsetav, võib sinna asetada midagi külma (külma- või jääkott, sügavkülmast võetud kinnises pakendis tooted) ja verejooksu kohta surve all hoida.Kui tegemist on väga suure verejooksuga (massiivne, minutitega surmale viiv väga suur verejooks suurtest veresoontest), on oluline jääda inimese juurde, pak- kuda talle tuge ja rahustada. Kui võimalik, võib verejooksu koha katta tumedate rätikute või linadega.
ASTSIIT
Astsiit on liigne kehavedeliku kogunemine kõhuõõnde ja võib tekkida mitme hai- guse tagajärjel. Kõige sagedamini tekib astsiit kasvajate puhul, samuti maksa ja südamehaiguste korral.Kaebused
- kõhu suurenemine
- valu, raskustunne kõhus, seljas
- iiveldus
- väsimus
- õhupuudus
PLEURAEFUSIOON EHK VEDELIK PLEURAÕÕNES
Pleuraks nimetatakse kelmet, mis katab ühelt poolt kopsu ja teiselt poolt rindkere seesmist seina. Nende vahele jäävat ruumi nimetatakse kopsukelme- ehk pleuraõõ- neks. Vedelik võib pleuraõõnde tekkida kasvajate, südame- või maksapuudulikkuse ja ka kopsupõletiku korral.Kaebused
- õhupuudus, mis süveneb esialgu koormusel, hiljem ka rahuolekus, pikaliasendis
- köha
- valu rindkeres
Ravi sõltub põhjusest, inimese üldseisundist ja sümptomite raskusest. Kasvajate puhul võib kõne alla tulla keemia- ja kiiritusravi. Südame- või maksapuudulikkuse korral võib arst muuta või lisada Teie raviskeemi diureetikume, mis vähendavad vedeliku kogunemist pleuraõõnde ning soodustavad liigse vedeliku väljutamist.
Kui vedelikku on pleuraõõnes palju ja see põhjustab tugevat õhupuudust ning hin- gamisraskust, tuleb vedelik eemaldada. Seda nimetatakse pleurapunktsiooniks, mille käigus eemaldatakse pleuraõõnest nõela abil vedelik. Kui vedelik koguneb uuesti pleuraõõnde ja punktsioone on vaja teha sageli, jäetakse pleuraõõnde pee- nike toru, mida nimetatakse pleuradreeniks ja mille kaudu on võimalik vedelikku pleuraõõnest väljutada. Pleuradreeniga saab inimene kodus olla ja ise vedelikku eemaldada, kui selleks vajadus tekib. Vedeliku teket on võimalik vähendada ka pleuraõõnde pleuradreeni kaudu teatud aineid manustades või operatsiooni ajal. Seda protseduuri nimetatakse pleurodeesiks, mille tegemise ajal peate viibima haiglas.
KOLJUSISESE RÕHU TÕUS JA EPILEPSIAHOOD
Koljusisese rõhu tõusu korral jääb koljus ruumi väheks ja aju ei saa normaalselt töötada. Selle kõige sagedasem põhjus on ajukasvaja või aju metastaasid.
Koljusisese rõhu tõusule on iseloomulik
- peavalu (hommikuti on tugevam);
- nägemishäired;
- iiveldus, oksendamine;
- nõrkus;
- tasakaalu- ja kõndimisprobleemid;
- iseloomu-, käitumise- ja meeleolumuutused, segasus;
- ühe kehapoole nõrkus või halvatus;
- teadvushäire;
- epileptilised hood.
Epileptilise hoo ajal kaitske inimest lisavigastuste tekkimise eest!
- Pange pea alla padi.
- Lõdvendage riideid.
- Pärast krampe puudub inimesel köha- ja neelamisrefleks. Et vältida sülje või oksemassi hingetorusse tõmbamist, pöörake ta külili ja jätke sellesse asendisse lebama.
- Pärast hoogu on inimene pisut uimane ja unine. Laske tal lamada ja magada.
- Mõnikord võib pärast hoogu esineda ka rahutust. Oodake rahulikult, kuni see möödub.
ÜLEMISE ÕÕNESVEENI KOMPRESSIOON
Ülemine õõnesveen on suur veen, mis paikneb rindkereõõnes rinnakuluu taga. Ülemise õõnesveeni kompressioon tekib siis, kui verevool on veresoones mingil põhjusel takistatud.Kompressiooni võimalikud põhjused
- kasvaja (90% juhtudest)
- veresoonde tekkinud tromb
- kiiritusravijärgne kopsu sidekoestumine
- kopsutuberkuloos
Kaebused
- hingeldus
- näo ja kaela, ülakeha ja käe turse
- lämbumistunne
- pea oleks nagu „paks“
- peavalu
- rindkerevalu
- köha
- neelamishäire
- teadvushäire
- hallutsinatsioonid
- krambid
Kasvajate puhul võib olla abi keemia- või kiiritusravist. Mõnikord pannakse veresoonde verevoolu tagamiseks peenike toru, mida nimetatakse stendiks. Ravimitest kasutatakse hormooni nimega deksametasoon, mis vähendab turset ja põletikku. Verd vedeldavad ravimid aitavad taastada verevoolu, kui põhjus on tromb. Raviarst otsustab, milline raviviis Teile sobib.
Kaugelearenenud juhtudel või halva seisundi korral ei ole võimalik eespool maini- tud ravi-võimalusi kasutada. Sel juhul on oluline vaevuste leevendamine:
Seljaaju kompressiooni sümptomid
» valu, mis algab seljast ja kiirgub ette rindkere- või kõhupiirkonda
» valu kiirgub kätte, jalga või tuharasse
» valu tugevneb liigutamisel, pingutusel (nt millegi tõstmisel), köhimisel või aevastamisel
Kaugelearenenud juhtudel või halva seisundi korral ei ole võimalik eespool maini- tud ravi-võimalusi kasutada. Sel juhul on oluline vaevuste leevendamine:
- voodi peatsi tõstmine, istuv asend;
- valuvaigistid ja ärevusevastased ravimid;
- õhupuuduse leevendamise võtted (vt lk 6-10);
- hapnikravi, kui inimene tunneb sellest leevendust.
SELJAAJU KOMPRESSIOON
Seljaaju kompressioon ehk surve seljaajule tekib siis, kui kasvaja või selle metas- taasid paiknevad lülisambas või seda ümbritsevates kudedes ja avaldavad survet ehk komprimeerivad seljaaju. Lülisamba metastaase esineb kõige sagedamini rinna-, eesnäärme- ja kopsukasvaja korral, samuti lümfoomi ja müeloomi puhul. Seljaaju kompressioon on harv, aga tõsiste tagajärgedega seisund. Ilma õigeaegse ravita põhjustab see pöördumatu seljaaju kahjustuse ehk halvatuse. Seepärast on oluline märgata hoiatavaid sümptomeid ja pöörduda nende tekkimisel kohe erakorralise meditsiini osakonda või konsulteerida oma arstiga, seda ka öösel või nädalavahetusel.Seljaaju kompressiooni sümptomid
- uus, seletamatu valu kaelas või seljas
» valu, mis algab seljast ja kiirgub ette rindkere- või kõhupiirkonda
» valu kiirgub kätte, jalga või tuharasse
» valu tugevneb liigutamisel, pingutusel (nt millegi tõstmisel), köhimisel või aevastamisel
» valu ei lase öösel magada
- tuimus, nõelte torkimise või elektrilöögi sarnane tunne sõrmedes, varvastes või tuharates
- jalgade nõrkus, kõndimine on raskendatud
- urineerimishäire
» uriini tuleb vähe või ei tule üldse
- sooletegevus on häiritud
» kõhukinnisus tekib või läheb hullemaks
Need kaebused võivad tekkida ka muudel põhjustel, aga konsulteerige igaks juhuks alati oma arstiga. Kaebuste tekkimisel olge võimaluse korral pikali ja võtke kohe ühendust oma arstiga. Kui on nädalavahetus või öö või kui Te ei saa oma arsti kätte, pöörduge erakorralise meditsiini osakonda.
Ravi sõltub sellest, kui palju aega on kaebuste tekkest möödunud, millise kasvajaga on tegu ja millist ravi olete varem saanud. Ravivõimaluste hulka kuuluvad palliatiivne kiiritusravi ja/või operatsioon. Ravimitest on kasutusel hormoon deksametasoon, mis vähendab turset ja põletikureaktsiooni. Samuti kasutatakse vajaduse korral valuvaigisteid.
Vaevuste leevendamine elu lõpus
Kui vaatamata pingutustele ei ole haigust enam võimalik ravida, on palliatiivses ravis palju võimalusi inimese ja tema lähedaste aitamiseks ning toetamiseks. Seda osa palliatiivsest ravist nimetatakse elulõpuraviks. Elulõpuravis keskendutakse peale vaevuste leevendamise ka inimväärikust austavale hooldusele ja parima võimaliku elukvaliteedi võimaldamisele kuni inimese surmani. Nii püütakse kindlustada rahulik ja väärikas surm. Lähedastel aidatakse leppida läheneva kaotusega, tegeletakse nende murede ja hirmudega ning toetatakse leina ajal. Elulõpuravi osutatakse nii kodus, hooldekodus, õendusabiosakonnas, hospiitsis kui ka haiglas.
Elulõpuravis valitakse raviviisid ja abistavad sekkumised patsiendi seisundi ja vajaduste järgi. On väga hea, kui võimalikud erakorralised seisundid või tüsistused (verejooks, põletik) ja inimese soovid nende leevendamiseks on nii inimese enda kui ka lähedastega varem läbi räägitud ning nendega arvestatakse. Siis on inimesel endal, tema lähedastel ja palliatiivse ravi meeskonnal kindlam tunne, et kasuta- takse tema eelistustele ja soovidele vastavaid sekkumisi.
Uuringuid tehakse elulõpuravis siis, kui need on vajalikud vaevuste ravi puudutavate otsuste tegemiseks ja sobivaima ravisekkumise valikuks. Keerulise raviviisi kasutamine või mõne uuringu ja vereülekannete tegemine ei pruugi enam olla mõistlik. Pigem võivad need mõnikord olla inimesele isegi vastumeelsed ja kurna- vad. Kõikide tegevuste eesmärk peab olema vaevuste leevendamine ja elukvaliteedi parandamine, sellel ajal ei ole haiguse väljaravimine enam kahjuks võimalik. Samuti ei pruugi kõik varem määratud ravimid olla elulõpuravis enam vajalikud, seepärast võivad raviarst või palliatiivse ravi arst teha inimese raviskeemis muudatusi. Eriti on see oluline neil juhtudel, kui inimene ei suuda enam neelata. Siis võib olla vajalik ravimite manustamisviisi või ravimvormi muutmine (nt tablettide asendamine nahaaluste süstidega).
Kui inimene on jõudnud terminaalsesse seisundisse (surmaeelne seisundi halve- nemine), ei peeta uuringute ega raviprotseduuride tegemist enam üldse eetiliseks. Paljud tegevused võivad isegi surija seisundit halvendada, põhjustada ebamuga- vust, pikendada vaeva ja piina.
Elulõpuravis valitakse raviviisid ja abistavad sekkumised patsiendi seisundi ja vajaduste järgi. On väga hea, kui võimalikud erakorralised seisundid või tüsistused (verejooks, põletik) ja inimese soovid nende leevendamiseks on nii inimese enda kui ka lähedastega varem läbi räägitud ning nendega arvestatakse. Siis on inimesel endal, tema lähedastel ja palliatiivse ravi meeskonnal kindlam tunne, et kasuta- takse tema eelistustele ja soovidele vastavaid sekkumisi.
Uuringuid tehakse elulõpuravis siis, kui need on vajalikud vaevuste ravi puudutavate otsuste tegemiseks ja sobivaima ravisekkumise valikuks. Keerulise raviviisi kasutamine või mõne uuringu ja vereülekannete tegemine ei pruugi enam olla mõistlik. Pigem võivad need mõnikord olla inimesele isegi vastumeelsed ja kurna- vad. Kõikide tegevuste eesmärk peab olema vaevuste leevendamine ja elukvaliteedi parandamine, sellel ajal ei ole haiguse väljaravimine enam kahjuks võimalik. Samuti ei pruugi kõik varem määratud ravimid olla elulõpuravis enam vajalikud, seepärast võivad raviarst või palliatiivse ravi arst teha inimese raviskeemis muudatusi. Eriti on see oluline neil juhtudel, kui inimene ei suuda enam neelata. Siis võib olla vajalik ravimite manustamisviisi või ravimvormi muutmine (nt tablettide asendamine nahaaluste süstidega).
Kui inimene on jõudnud terminaalsesse seisundisse (surmaeelne seisundi halve- nemine), ei peeta uuringute ega raviprotseduuride tegemist enam üldse eetiliseks. Paljud tegevused võivad isegi surija seisundit halvendada, põhjustada ebamuga- vust, pikendada vaeva ja piina.
Söömine ja joomine
Söömine ja joomine on igapäevaelu tavalised osad ja enamikule inimestele oluline turvalisuse ning heaolu allikas. Haiguse arenedes võib väheneda inimese soov ja vajadus süüa ning juua. Mõnikord toimub see aeglaselt või järk-järgult, kuid osal inimestest võib huvi toidu ja joogi vastu väheneda üsna äkki. Siis tekib lähedastel sageli kartus, et inimene jääb nälga. Nad püüavad teda sööma innustada või avaldavad soovi lähedase kunstlikuks toitmiseks või vedelike andmiseks. Vedelik- ja toitmisravi alustamist kaaluvad palliatiivse ravi spetsialistid elulõpuravis iga inimese puhul eraldi. Seejuures arvestatakse tema soovi, tervislikku seisundit ja kaebusi, ravi kasu ja riske (nt tursed, õhupuudus). Kindlasti arutatakse need sekkumised enne lähedastega läbi ja arst selgitab põhjalikult kõike vedelik- ja toitmisraviga seonduvat. Toitmis- ja vedelikravi tehakse ainult nii kaua, kuni need parandavad inimese enesetunnet.
Pigem püütakse võimaluse korral aidata ja toetada inimest ise jooma ning sööma seni, kuni see on võimalik ja ta ise suudab neelata. Kuna organism tasapisi nõrge- neb, ei vaja inimene enam endises koguses toitu. Viimastel elupäevadel ei pruugi ta enam soovida üldse süüa ega juua ja neelamisvõime võib väheneda. Samas esineb surijatel üsna sageli suukuivust, mis võib olla põhjustatud ravimite kõrvaltoimetest, hapnikravist, suu kaudu hingamisest või ärevusest. Palliatiivse ravi meeskonna liikmed õpetavad, kuidas anda inimesele vedelikke lonksu kaupa ja võimalikult ohutult. Kui inimene ei suuda enam neelata, tuleb jätkata suuhoolduse ja puhastamisega, niisutada suukuivuse ennetamiseks ja leevendamiseks huuli ning kasutada huulepalsamit.
Pigem püütakse võimaluse korral aidata ja toetada inimest ise jooma ning sööma seni, kuni see on võimalik ja ta ise suudab neelata. Kuna organism tasapisi nõrge- neb, ei vaja inimene enam endises koguses toitu. Viimastel elupäevadel ei pruugi ta enam soovida üldse süüa ega juua ja neelamisvõime võib väheneda. Samas esineb surijatel üsna sageli suukuivust, mis võib olla põhjustatud ravimite kõrvaltoimetest, hapnikravist, suu kaudu hingamisest või ärevusest. Palliatiivse ravi meeskonna liikmed õpetavad, kuidas anda inimesele vedelikke lonksu kaupa ja võimalikult ohutult. Kui inimene ei suuda enam neelata, tuleb jätkata suuhoolduse ja puhastamisega, niisutada suukuivuse ennetamiseks ja leevendamiseks huuli ning kasutada huulepalsamit.
Häälekas hingamine
Viimastel elupäevadel võib hakata inimese hingamisteedesse kogunema sekreet ja hingamine võib muutuda häälekaks. Talle endale see vaevusi ei põhjusta, kuid lähedastele võib olukord olla häiriv ja hirmutav. Sellisel juhul võib proovida muuta surija kehaasendit: tõsta ta poolistuvasse asendisse või pöörata küljele. Ka ravimid aitavad häälekat hingamist vähendada. Kui organismi tegevus aeglustub, võib hingamisrütm muutuda kiiremaks, pindmiseks, katkendlikuks või hoopis aeglaseks ja sügavaks.
Surija toetamine
Palliatiivse ravi eesmärk ei ole peatada või takistada surma, mis on elu loomulik osa. On oluline, et elu lõpus saab inimene parimat ravi ja hooldust, tema soove ja huvisid arvestatakse, teda toetatakse, talle tagatakse mugav ja rahulik ümbrus. Iga inimene on indiviid ja tal võivad olla erinevad soovid ja vajadused. On siiski kindlaks tehtud, et inimesed soovivad elu lõpus austavat ja väärikat kohtlemist, et lahkuda rahulikult ilma valude või muude vaevusteta, olla koduses keskkonnas ja ümbritsetud lähedastest inimestest. Palliatiivse ravi spetsialistid teevad alati parima, et need võimalused surijale tagada. Samuti on nad alati toeks lähedastele.
Surija juures viibimine võib olla lähedaste jaoks keeruline, kuid on surija jaoks kindlasti tähtis. Kaotusega leppida on raske, aga kõigil on aeg ükskord lahkuda. Isegi kui surija ise enam ei suhtle, kuuleb ja tunnetab ta lähedaste juuresolekut ning tuttavate häälte kuulmine on tema jaoks rahustav. Lähedased saavad surijaga koos olla ja anda talle teada, et temast hoolitakse. Mälestuste meenutamine, surija juures istumine ja tema käe hoidmine tekitavad turvatunnet. Surija seisund võib kiiresti muutuda, mõnikord võib surija järsku rahutuks muutuda ja ärrituda. Selle põhjus on tavaliselt mõni vaevus või segav tegur. Võimaluse korral peaks püüdma leevendada surija vaevusi, tagades talle mugavuse ja rahuliku keskkonna.
Surija juures viibimine võib olla lähedaste jaoks keeruline, kuid on surija jaoks kindlasti tähtis. Kaotusega leppida on raske, aga kõigil on aeg ükskord lahkuda. Isegi kui surija ise enam ei suhtle, kuuleb ja tunnetab ta lähedaste juuresolekut ning tuttavate häälte kuulmine on tema jaoks rahustav. Lähedased saavad surijaga koos olla ja anda talle teada, et temast hoolitakse. Mälestuste meenutamine, surija juures istumine ja tema käe hoidmine tekitavad turvatunnet. Surija seisund võib kiiresti muutuda, mõnikord võib surija järsku rahutuks muutuda ja ärrituda. Selle põhjus on tavaliselt mõni vaevus või segav tegur. Võimaluse korral peaks püüdma leevendada surija vaevusi, tagades talle mugavuse ja rahuliku keskkonna.
Kust leida teavet ja abi?
- MTÜ Pallium www.pallium.ee
- SA Põhja-Eesti Regionaalhaigla palliatiivravi keskus https://www.regionaalhaigla.ee/et/palliatiivne-ravi-toetus-ja-taastusravi (koordinaator 617 1777)
- AS Ida-Tallinna Keskhaigla onkoloogiakeskus, palliatiivraviõe vastuvõtt https://itk.ee/patsiendile/kliinikud/sisekliinik/onkoloogiakeskus/ palliatiivravi-oe-vastuvott
- Eesti Vähiliit https://cancer.ee/
- Eesti Puuetega Inimeste Koda https://epikoda.ee/
- Toitumissoovitused www.toitumine.ee